前回の記事
看護師が解説!高齢者の骨折予防①高齢者に多い骨折と原因
高齢者が介護状態になる原因についてご存じでしょうか。 介護状態になる原因を、いくつかあげてみると、1番多い原因は『認知症』で全体の18.7%と多く、次に多いのは、…
骨折をした場合、どんな治療が受けられるかご存じでしょうか。
医学的な知識は難しく、ほとんどが医師の提案する治療をそのまま受けることが多いと思います。
特に高齢者の場合、治療方針の決定はご家族がされることが多いと思います。
どんな治療があるか、どのような経過をたどるか知ることで判断する指標になります。
今回は、高齢者の骨折の種類別の治療について述べていきたいと思います。
この記事の目次
保存的治療と手術治療
一般的に骨折の治療は、
・保存的治療
・手術的治療
の2つに分けられます。
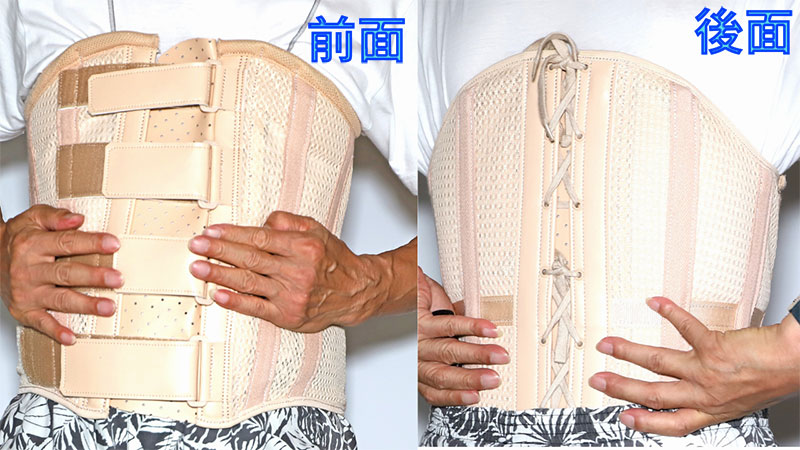
保存的治療は、ギプスやコルセットやサポータといった装具をつけて、骨折部の固定と安静を図り治癒を促していきます。
保存的治療は、骨折の程度が軽い場合や固定のみで治癒ができる場合、または持病の程度が深刻で、手術によるリスクの方が高い場合に選択されることが多いです。
しかし、治癒にかかる期間は手術をするよりも長く、レントゲンで骨の付き加減を見ながら調整していくため、治癒期間は1~2ヶ月を要する場合があります。

手術治療は、骨折部位に板(プレート)やネジ(ボルト)、髄内釘(ずいないてい)で骨に直接埋め込み固定して治癒を図っていく方法です。
骨折部位の骨を固定するため、術後すぐにリハビリが始められ、入院期間が短くできるというメリットがあります。
デメリットは、安静期間中に、筋力の低下が進み、術後の日常生活が思うようにできないことがあります
また、麻酔の影響や創部の痛みにより呼吸を抑えてしまうため、自力で痰を出す力が弱く術後に肺炎を引き起こす可能性があります。
持病に糖尿病があると感染を起こしやすく、注意が必要です。
そのため、手術前に肺活量の検査をして深呼吸の練習を行い、肺炎の予防に努めます。
術前も、体力や筋力が落ちないようにリハビリテーションを行っていきます。
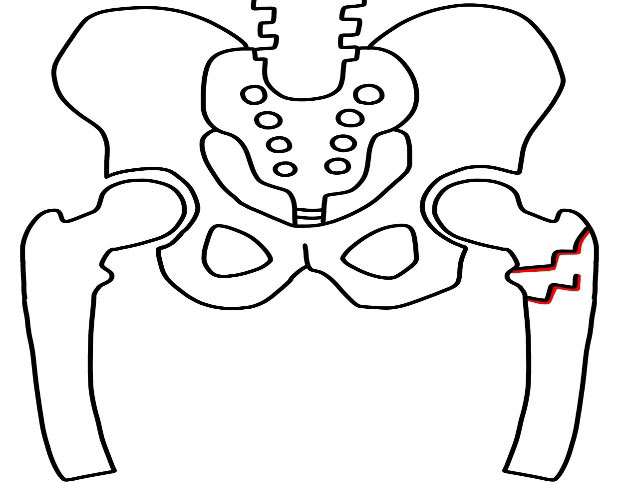
大腿骨転子部骨折の治療

保存療法では、骨折部位のズレを防ぐため足に包帯を巻き、重りで引っ張る牽引を行います。
しかし、牽引は24時間する必要があるため、ベッドで安静にしなければなりません。
高齢者にとって長い期間ベッド上で生活をすることは、筋力の低下や認知機能の低下をおこす可能性があり日常生活に支障をきたします。
そのため、ほとんどの場合は病気や体力的な心配がなければ手術療法を選択します。
大腿骨転子部骨折は、折れてもくっつきやすいのが特徴です。
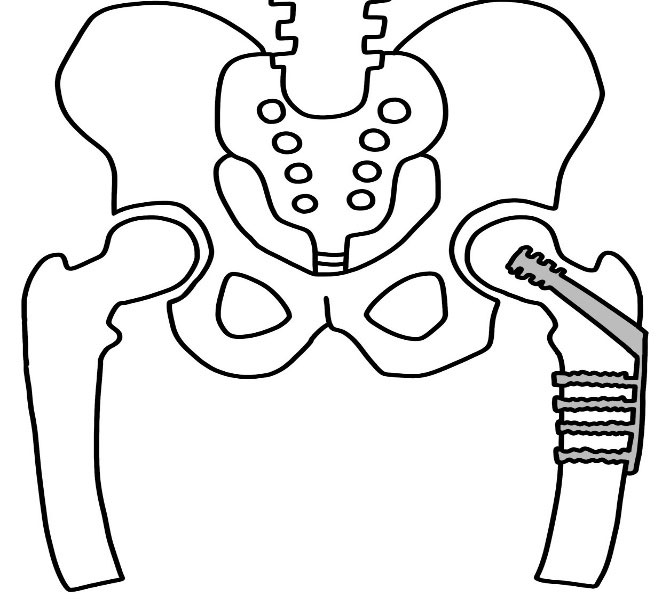
折れた部分をもとの位置に戻して,金属の器具で固定する骨接合術という手術が行われることが多いです。
手術方法は、施設によって違いますが、
・固定用の器具を大腿骨の外側から骨折している骨頭内に入れて,大腿骨の外側からプレートで固定する。
・髄内釘(ずいないてい)を大腿骨に差し込み固定する。
ことが一般的な術式です。

大腿骨転子部骨折の手術をした場合,多くは問題なく骨癒合(骨がくっつくこと)します。
手術から退院までにかかる期間は、およそ20日~40日とされています。
高齢者の場合は筋肉の低下や体力の回復に時間が必要なため、40日前後は入院をされている方が多いです。
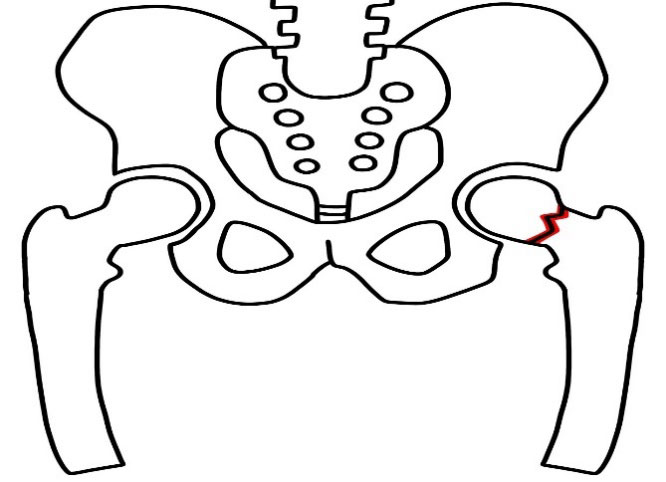
大腿骨頸部骨折の治療

大腿骨転子部骨折と同じく、手術によるからだへの負担が少ない場合は手術を選択されます。
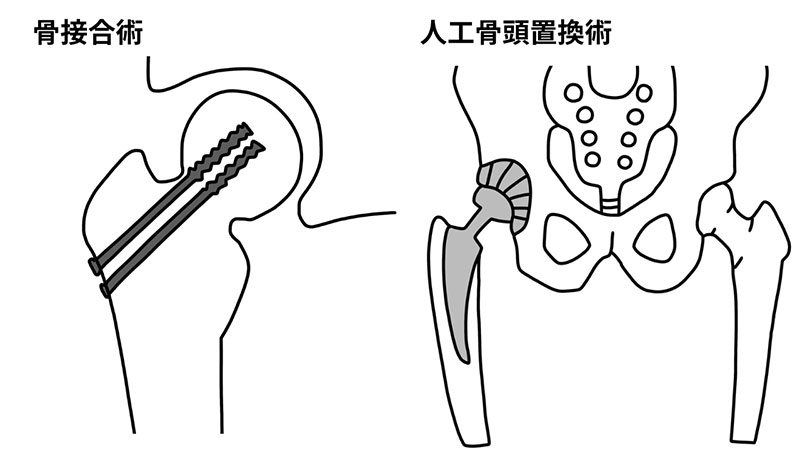
大腿骨頚部骨折に対しては,骨接合術と人工骨頭置換術という2つの治療法のいずれかが行われます。
骨接合術というのは骨を金属などの器具で固定して、折れた部分をくっつける手術です。
人工骨頭置換術というのは骨折した大腿骨頸部から骨頭までを切除して、人工物(金属、セラミックス)に置き換える手術です。

では、どちらの手術がよいのでしょうか?
大腿骨頸部骨折に対して、骨接合術と人工骨頭置換術のどちらの手術を選択するかについては、患者さんの状態や退院後の日常生活動作の程度により判断されます。
一般的に
骨折部が大きくずれている場合には人工骨頭置換術
骨折部のずれが少ない場合には骨接合術
を選択することが多いです。
なぜ、大腿骨頸部骨折は転子部骨折と違い、2つの術式も使い分けるかというと,
骨の表面には、外骨膜(がいこつまく)があり、骨折したときに骨と骨をつなぐ重要な役割をしています。
大腿骨頸部は、骨盤と股関節を形成しているため、関節の内側に大腿骨の骨頭が入り込んでいます。
関節内には外骨膜は存在しないため、この部分が骨折すると治癒しにくいのが特徴です。
さらに、大腿骨頸部と骨頭部は回旋動脈という細い血管が栄養や酸素を送る役割をしていますが骨折により血管が損傷を受けると血流が悪くなります。
大腿骨骨頭や頸部への栄養が届かなくなると、骨頭部分が壊死を起こしてしまう場合があります。
骨接合術の方が手術によるからだへの負担は少ないですが、骨折により血流が悪くなっているため術後に骨頭壊死を起こすことがあります。
その場合は人工骨頭置換術を選択されることがあります。
人工骨頭置換術を行った場合の入院期間は、だいたい1ヶ月とされていますが高齢者の場合は2か月を要することもあります。
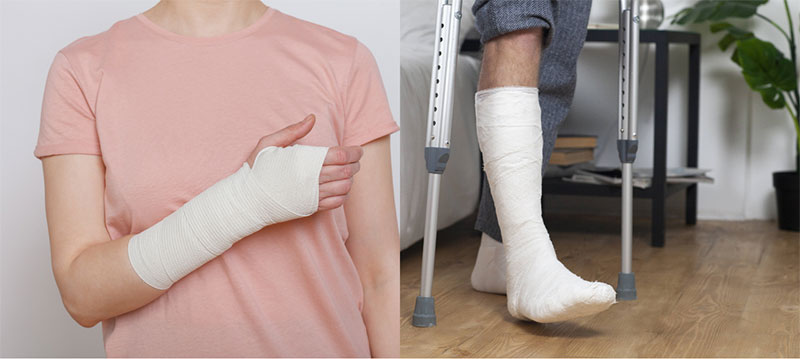
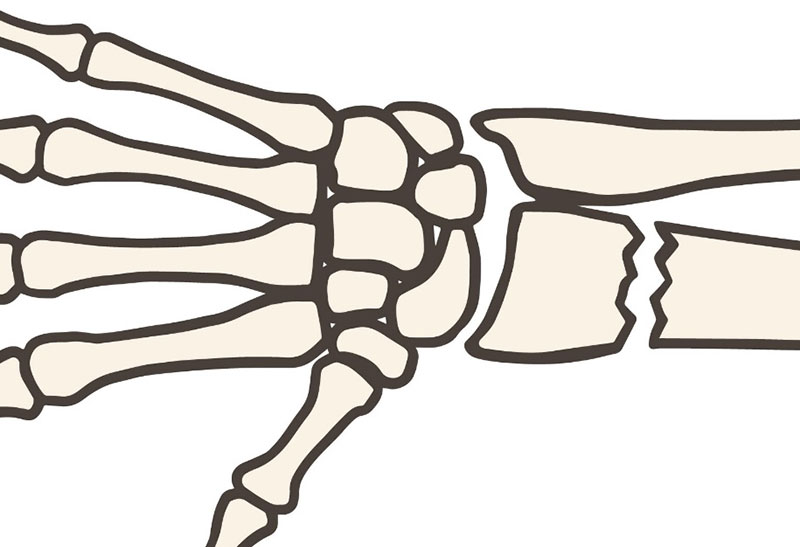
橈骨遠位端骨折の治療

骨折によるズレが小さい場合は、保存療法を選択することがあります。
ギプスやシーネ(副木:ふくぼく)で骨折した部分を固定します。
固定する範囲は、基本的に肘から手首にかけて行います。
保存療法を選択した場合、橈骨遠位端骨折では治癒期間は6~8週かかります。
高齢者の場合、骨が弱くなっているため更に時間がかかる可能性があります。
保存療法の場合、定期的にレントゲンを撮り、骨のつき具合を見ながら経過を見ていくことがほとんどです。

その間、重いものを持たない、手首を回さない、力を入れないといった動作の制限をする場合があります。
高齢者の場合、認知機能の低下で日常生活の制限が理解できない場合もあり、骨折部の安静が守れず、その結果、骨がずれてしまう場合があります。
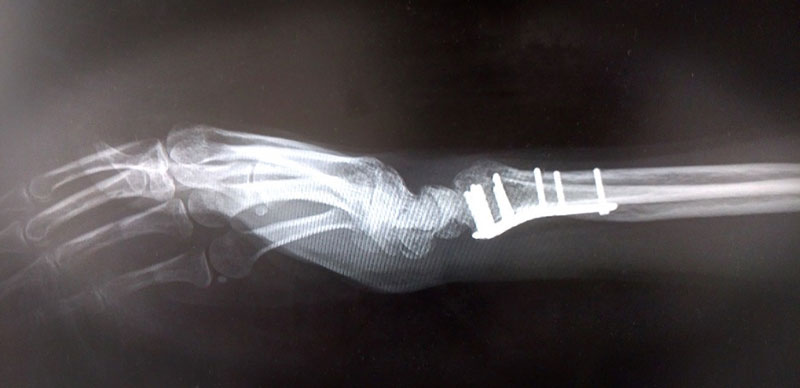
橈骨遠位端骨折も可能であれば手術を行い、早めに治癒を促していく治療方針がとられます。
手術療法の場合は、
術式は骨の形を整えてから、金属の板(プレート)とネジ(ボルト)で骨折部を固定します。

術後は手首の運動制限をすることがありますが、レントゲンを見ながら徐々に負荷をかけていきます。
手首を固定するために術後一定期間、手首を固定する装具を付けることがあります。
基本的には、手術後6ヶ月~12ヶ月の間に骨折部の骨がついたと確認されれば、再度手術を行って固定している金具を外す抜釘術(ばっていじゅつ)を受けることをすすめられます。
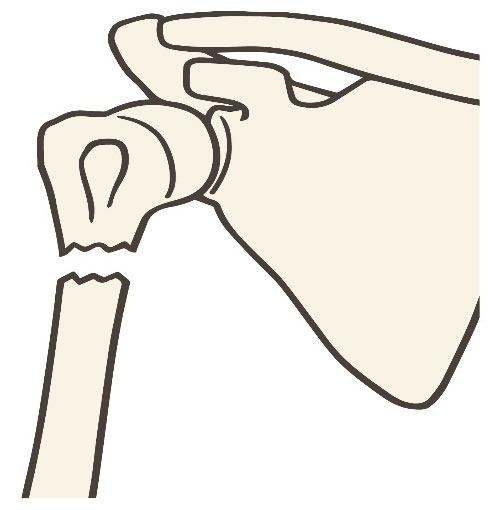
上腕骨近位部骨折の治療

上腕骨近位部は血流が豊富な部位であり、手術で固定しなくても骨の治癒が期待できます。
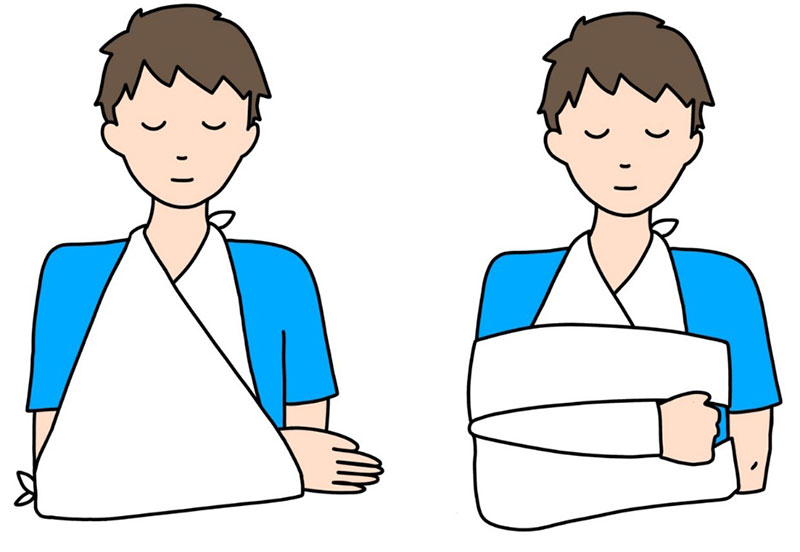
そのため、ギプスやシーネ、三角巾やスリングによる固定を行う保存治療を行うケースが多くみられます。

骨のつき加減をレントゲンで確認しながらリハビリをすすめていきます。
固定期間は、骨のつき具合によりますがだいたい3週間おこないます。
骨折の程度が軽い場合は、受傷して1~2週から。
骨折の程度が重い場合は4週程度から腕を動かす運動を徐々に始めていきます。
糖尿病などの持病がある場合は骨のつきが悪く、治癒に時間がかかったりする場合があるため慎重に治療をすすめていきます。
手術治療の場合は、骨折を元の位置に戻して金属で固定する骨接合術を行うことが多くみられます。
骨折の程度が重く骨頭壊死が予想される場合には、人工骨頭挿入術や人工関節置換術を行うことがあります。
上腕骨近位端骨折が治癒する時期については個人差がありますが、2ヶ月~3ヶ月とされています。
脊椎圧迫骨折の治療
脊椎圧迫骨折は基本的に保存的治療が選択されます。
脊椎圧迫骨折の保存療法の基本はコルセットやギブスで体幹を固定し安静と痛みのコントロールを行います。

2~3か月固定すると圧迫骨折を起こした部分の骨は治癒し、痛みも軽くなります。
2~3か月保存的治療を続けても骨が結合せず痛みが続く場合は、手術療法を検討されます。
最近では、バルーン・カイフォプラスティー(BKP)という脊椎の椎体の部分を膨らます術式が行われます。
潰れた椎体の中に特殊な針を挿入し、バルーンを入れて膨らまして椎体を元の形に戻し、セメントで固定します。
術後はコルセットをつけて日常生活を送ることが可能です。
麻痺や下半身のしびれなどの神経症状があらわれる破裂骨折の場合は、骨セメントを入れることで神経障害を起こしてしまう可能性があるため、骨折した骨にスクリューなどの金属を埋め込み固定する椎体除圧固定術といった手術が選択されます。
椎体除圧固定術は骨折した骨の上下に金属製のスクリューを入れて、上下の骨を固定することで、骨折した部分がくっつくようになり、骨への圧力もかからなくなるために神経への圧迫もなくなります。
脊椎圧迫骨折の治癒にかかる時間は、2ヶ月~3ヶ月とされています。

おわりに
高齢者の骨折の注意点は、再骨折する可能性があることです。
その原因として、
・骨粗鬆症により骨がもろい
・少しの衝撃でも骨折しやすい
・筋力が落ちているため転倒しやすい
などが挙げられます。
そのため、骨粗鬆症の治療を並行して行われることがあります。
さらに、骨折のきっかけは転倒によるものが全体の8割を占めています。
転倒しないためにも、日頃の運動により、筋力や骨を強く保つよう心掛けていただければと思います。
あわせて読みたい
看護師がやさしく教える介護者メンタル① 介護中にストレスを感じる理由
介護や仕事など忙しい日々を送っていると「ストレスが溜まった」等とつい言ってしまう事はないでしょうか。多くの人は自分以外の人や出来事、環境がストレスの原因だと…
この記事を書いた人
渡邉 加代子
【プロフィール】
看護師歴24年目。
これまで急性期(整形外科・外科・脳外科・内科・循環器)病棟での勤務を経験。
2016年に現在の職場に転職し、回復期リハビリテーション病棟は配属となる。
2019年から栄養サポートチームに所属し、各専門職と協力して週1回、入院患者様の栄養ケアを行っている。
今後は、退院先での適切な栄養ケアが継続できるようにパンフレットの作成や地域高齢者を抱えるご家族への栄養相談や講座の開催を考えている。
【所属】
一般社団法人 日本ナースオーブ所属 ウェルネスナース
【執筆】
食と健康について考えるブログ/note
【講座】
Wellnessチャートで賢くやせる/ウェルネス講座








ヤマダ様.png)
.png)





