高齢者の骨折は、身体機能の低下によって筋肉量の低下により転倒しやすく、骨自体の強度も低下することで少しの外力で骨折しやすく、回復にも時間がかかるのが特徴です。
そのため、骨折予防をすることが一番大切です。
今回は、骨折予防に心がけたいことについて説明していきます。
この記事の目次
1. 転倒しない環境づくり
骨折しないためには、まず転倒しないことです。
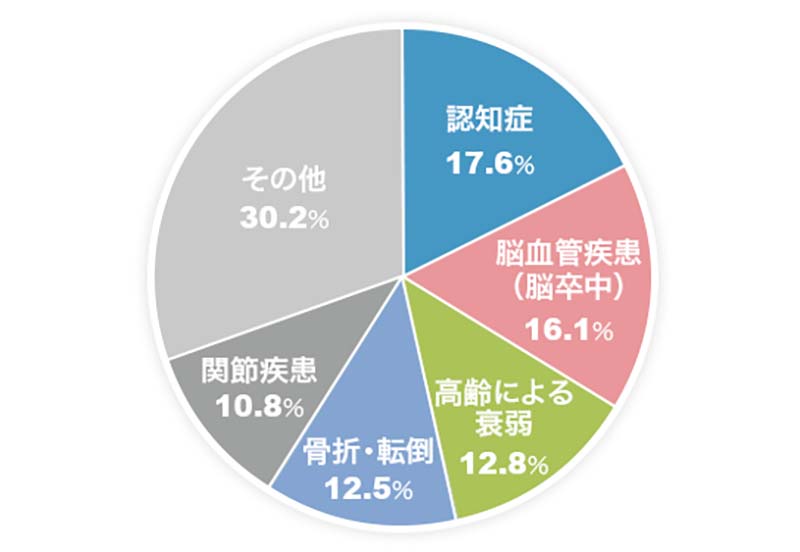
65歳以上の方が要介護状態になる原因のなかで転倒・骨折が全体の12%を占めています。

厚生労働省 2019年国民生活基礎調査の概況より抜粋
転倒する場所の順位
- 1位 庭
- 2位 居間・茶の間・リビング
- 3位 玄関
転倒のほとんどが自宅で起こっていることになり、転倒しないための生活環境の調整が必要となってきます。
高齢のご家族がいる場合や治療を終えて自宅へ退院されるご家族がいる場合は、生活環境のなかに転倒の危険性は潜んでいるため事前に生活環境の見直しはチェックすることをおすすめします。
① 寝具周辺を整える
寝室は寝起きをする場所であるため、特に注意が必要です。
夜間、トイレに立とうとしたタイミングや起床時に起きた時、とっさの動きに対応できず転倒してしまうことが多いです。
そのため、常日頃から環境を整えておく必要があります。
転倒しやすいのは、寝床から立ち上がるときと歩き出すときが多く、特に環境設定を重点的に行います。
特に高齢者の場合、布団を敷いて寝ていることが多いかと思います。
布団から立ち上がるときや布団をたたむときや押し入れから出すときに転倒する機会が高いため、ベッドへの変更を検討することが必要です。
もしベッドを導入される場合、立ち上がりやすい高さを設定すると転倒の防止になります。
高さの目安はベッドに座ったときに、足が床につく高さが適切です。
ベッドの高さが高すぎると足が床についたときに滑ってしまうことがあり、低すぎると立ち上がりに力が入らず余計な力を必要とし立ち上がるはずみで転倒してしまうことがあります。
立ち上がりにくい場合はベッド柵を開閉のできるものに変更する工夫も可能です。
足に力が入らない場合は滑る可能性があるため、床に滑り止めを貼る工夫も必要になります。
寝室からトイレが遠い場合は、身体能力に応じてベッドの横に簡易式のトイレを設置することを検討していきます。

② 夜間は間接照明を使用する
高齢者は視力が低下していることが多いため、夜間や明け方に目覚めて起きる場合に室内が暗いとつまずきやすく転倒を危険性は高くなります。
ホームセンターなどで売っている簡易な電池式か充電式かコンセントに差し込むタイプのランタンを近くに置くことで夜間でも周囲を見渡すことができます。
転倒防止のため夜間は、間接照明をつけることをおすすめします。

③ 日頃から転倒しそうな場所をチェックする
夜間や早朝だけでなく転倒するタイミングはたくさんあります。
転倒しやすい場所やものを日頃からチェックして予防することが大切です。
転倒しやすい場所は寝室のほかにリビング・トイレ・浴室があります。
特に、リビングの絨毯やこたつのカーペットにつまずいて転倒して骨折したという症例は多く見られます。
廊下や浴室には、ふらついたときに支えになる手すりや歩くときに身体を支える杖や歩行器といった補助具を使用することもあります。
使用する手すりやベッド、補助具については、本人に適したものを使い必要があるのでかかりつけの医療機関で相談することが可能です。
2. 転倒しない身体をつくる
①筋肉量を維持する
転倒の2つの原因
この2つが、転倒につながる原因と言われています。
筋肉の量は20代、30代をピークに減少していきます。
個人差はありますが、年を重ねるたびに1年に約1%減っていくというデータがあります。
まだ、骨折していない人であっても加齢による筋肉量は減っていくため日頃からの対策は必要です。
筋肉の種類
- 瞬発力を生み出す筋肉の速筋(そっきん)
- 持久力を生み出す遅筋(ちきん)
加齢とともに素早い動きをするときに使われる速筋が減少するといわれ転倒しやすい原因と言われています。
そのため、筋肉の量を保つことが必要になってきます。
まずは筋肉をつくる栄養素を普段から多く摂ることが大切です。
筋肉をつくる代表的な栄養素にタンパク質があります。
タンパク質は筋肉以外にも身体をつくる大切な栄養素のため、毎回の食事で均等に摂ることが望ましいと言われています。1食あたり20~25gのタンパク質を摂ることを心がけましょう。
高齢の場合、食が細くなり食事量が不安定となるため毎回の食事で必要な栄養素を摂ることができないこともあります。
そんなときは、補助栄養食品を食事や間食にプラスすることも検討しましょう。
補助栄養食品の種類
- たんぱく質を多く含むもの
- エネルギーを補給できるもの
更に、ゼリータイプやジュースといった液体タイプもあるためご本人の好みに応じて選択しましょう。
筋肉を維持することは転倒を防止するために必要なことですが、もし転倒した場合、筋肉はクッション代わりとなります。
転倒による外力が骨に直接伝わりにくくなるため骨折に強い身体になります。
② 丈夫な骨をつくる
骨折しないためには、骨をつよくすることが一番大切です。
転倒しても骨が衝撃に強ければ、打撲や軽度の骨折で済みます。
骨を強くすために有効なこと
これらを習慣にすることをおすすめします。
適度な運動をすることで、骨についている筋肉が伸びたり縮んだりして摩擦をおこすことで骨を刺激します。
骨を刺激することで、骨自体の新陳代謝が高まりその結果、骨は強くなっていきます。
栄養素では、丈夫な骨をつくる代表格といえばカルシウムです。カルシウムは骨にとって大切な栄養素です。
しかし、カルシウムだけ採っておけば安心とは限りません。
カルシウムの吸収を促すための栄養素が存在します。それが、ビタミンDです。
ビタミンDはカルシウムを体内への吸収を行い、骨の強化を促します。
また、日光を浴びることでビタミンDを体内で合成することも可能です。
高齢者は、骨がもろくなり骨折しやすくなる骨粗鬆症になっていることが多いため、骨を強くする習慣を持つことが骨折を予防することにつながります。
さらに、骨にカルシウムは沈着しやすくなるためのビタミンK2の補給も積極的に行うことをおすすめします。

3. 定期的に骨の状態を知る
①骨の質をチェックする
身体機能が低下するように骨の強さも低下します。
骨の強さは骨密度へ評価できます。
一般的に骨密度は男女ともに20歳ごろにピークをむかえ、40代まで維持しますがその後低下していきます。
特に女性は、閉経してからはホルモンの関係で骨の老化は加速していきます。
気づいたら骨粗鬆症になって骨折のリスクが高くなっているということは珍しくありません。
ふだんから骨密度を確認し、そのときに必要なケアや治療を行っていくことが一番の予防策です。
骨密度を調べるには骨塩定量という検査方法があり、医療機関で受けることができます。
検査時間は20分程度で、座ったまま受けることができます。
もし、受けたい場合は近くの医療機関かかかりつけの医師へ相談してください。

②骨を強くする治療について
骨粗鬆症と診断される前の治療方法はなく、予防策については日々の運動や食事で補うことができます。
地域で行われている体操や健康セミナーに参加し骨折予防の最新情報を知ることができます。
では、骨粗鬆症と診断された場合、どのような治療で骨折予防ができるかについてお伝えします。
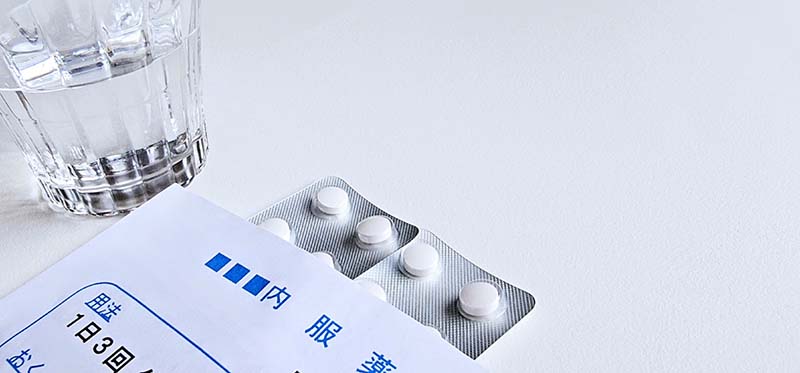
- ・内服
-
骨のもろさを改善するためにカルシウム剤を服用する場合があります。
- 新しい骨を造るためにカルシウムの補充と吸収を助ける作用のある骨吸収促進剤
- 骨が壊れるのを防ぐ骨吸収抑制剤
の2種類があります。
毎朝の起床時に服用するのもあれば、食後に服用する薬や1か月に1回服用する内服もあります。

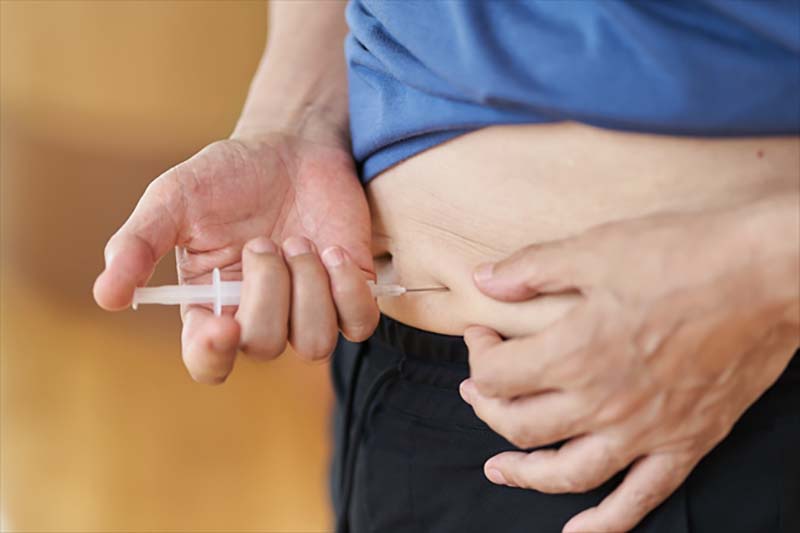
- ・注射
-
骨の代謝を助けて、新しい骨を造る働きがある注射があります。
フォルテオやテリパラチドという薬剤名で製造されています。
1日1回、自分で腹部や太ももの皮下に注射を行います。

一生のうち2年間だけ投与できる薬剤になるため、骨密度や年齢によって投与するか投与の継続をするかは主治医の判断によります。
軽度の骨粗鬆症の場合、定期的に骨を強くするために1か月に1回行う注射もあり、フォルテオやテリパラチドを投与の適応ではない場合や投与を見合わせる場合に使用されることもあります。
4. おわりに
骨折は、身体の一部の骨が折れてしまうだけと思われがちですが高齢者にとっては患部以外にも負担がかかり簡単に要介護状態になる可能性をもっています。
骨折しないにこしたことはないので骨折予防にこころがけていくことが大切です。
骨折予防についてはさまざまな情報があるので迷うこともありますが、迷った場合はかかりつけの主治医へご相談ください。

あわせて読みたい
看護師がわかりやすく解説! 在宅介護に適したレイアウト
在宅介護はご本人様・ご家族様・訪問する医療者、介護者が快適に安心して動けるレイアウトが必要です。最後に在宅介護に適したレイアウトの一例を図にしておりますので…
この記事を書いた人
渡邉 加代子
【プロフィール】
看護師歴24年目。
これまで急性期(整形外科・外科・脳外科・内科・循環器)病棟での勤務を経験。
2016年に現在の職場に転職し、回復期リハビリテーション病棟は配属となる。
2019年から栄養サポートチームに所属し、各専門職と協力して週1回、入院患者様の栄養ケアを行っている。
今後は、退院先での適切な栄養ケアが継続できるようにパンフレットの作成や地域高齢者を抱えるご家族への栄養相談や講座の開催を考えている。
【所属】
一般社団法人 日本ナースオーブ所属 ウェルネスナース
【執筆】
食と健康について考えるブログ/note
【講座】
Wellnessチャートで賢くやせる/ウェルネス講座










ヤマダ様.png)
.png)





